Введение
В период коронавирусной пандемии, особую группу риска составляют пациенты с сердечно-сосудистыми заболеваниями. Актуальность этой проблемы обусловлена тем фактом, что данная патология является частым сопутствующим состоянием и предиктором неблагоприятного исхода. Есть данные, что патология сердца и сосудов встречается у каждого третьего пациента, госпитализированного с COVID-19 [1]. У пациентов с сердечно-сосудистыми заболеваниями опасность заключается в декомпенсации сердечно-сосудистой патологии, в том числе увеличивается возможность разрыва атеросклеротической бляжки и тромбогенный риск, что, в свою очередь, приводит к прогрессированию инфекционного процесса и увеличению количества неблагоприятных исходов. Поэтому важно изучить особенности патогенетических процессов, возникающих в сердечно-сосудистой системе при новой коронавирусной инфекции (НКВИ), клинических проявлений и профилактики осложнений.
Цель: провести литературный обзор зарубежных и отечественных источников, освещающих взгляды ученых и врачей на проблему влияния COVID-19 на состояние сердечно-сосудистой системы, в частности его патогенетических аспектов, а также анализ и статистическая обработка историй болезней пациентов кардиологического отделения ГБУЗ ПК “ГКБ №2 им. Ф.Х. Граля” г. Перми.
Задачи
1) Изучить зарубежную и отечественную литературу, отражающую взгляды современных учёных и врачей на проблему влияния COVID-19 на состояние сердечно-сосудистой системы;
2) Проанализировать особенности патогенеза поражения вирусом сердечно-сосудистой системы;
3) Провести ретроспективный анализ историй болезни пациентов с сердечно-сосудистых заболеваний на базе кардиологического отделения ГБУЗ ПК “ГКБ №2 им. Ф.Х. Граля”;
4) Статистическая обработка полученных данных;
5) Обобщение результатов и формирование выводов.
Материалы и методы исследования
Для достижения поставленной цели был выполнен ретроспективный анализ данных 26 историй болезни пациентов за 2021 год, находившихся на лечении в кардиологическом отделении ГБУЗ ПК “ГКБ №2 им. Ф.Х. Граля. Первая группа (13 человек - 50%) в анамнезе имела сведения о перенесенной новой коронавирусной инфекции (НКВИ). Равная по численности вторая группа пациентов не включала в себя переболевших COVID-19. Из 13 человек, перенесших НКВИ, было 6 (46,2%) мужчин и 7 (53,8%) женщин, а в группе пациентов, не болевших COVID-19, было 4 (30,8%) и 9 (69,2%) соответственно. В первой группе средний возраст пациентов составил 70,7±9,8 года, а во второй – 74,1±6,7 лет. Статистическая обработка полученных данных проводилась в программах Microsoft Excel 2010 и Statistica 7.0. Данные имели непараметрический характер распределения, что было подтверждено графическим методом. Результаты представлены следующим образом: среднее арифметическое ± стандартное отклонение. Для определения различия между группами с количественными показателями использовался критерий Манна-Уитни, с качественными – односторонний критерий Фишера. Значимыми различиями определяли показатель р <0,05.
Результаты и их обсуждение
SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) – новый штамм коронавирусов, выявленный в декабре 2019 года и вызывающий с тех пор всем известное инфекционное заболевание - COVID-19 [2]. Кардиотропное действие вируса еще не изучено до конца. Однако, некоторые авторы считают, что одним из основных механизмов поражения сердечно-сосудистой системы (ССС) при COVID-19 является «цитокиновый шторм». «Цитокиновый шторм» возникает вследствие патологического системного воспалительного ответа организма на коронавирусную инфекцию, что в последующем приводит к полиорганной недостаточности, в частности к поражению кардиоваскулярной системы. Также в механизме взаимосвязи сердечно-сосудистых заболеваний (ССЗ) с тяжелым течением COVID-19 важную роль отдают ангиотензинпревращающему ферменту II типа (АПФ2), представляющему собой трансмембранный белок I типа, который экспрессируется в легких, сердце, почках, эндотелии сосудов, печени, яичках и кишечнике [4]. Физиологическая функция АПФ2 заключается в расщеплении ангиотензина I (АТ I) до неактивного пептида АТI–9, превращающегося в дальнейшем в АТI–7 с помощью АПФ или других пептидаз, и с деградацией АТII в АТI–7, связывающегося с Mas-рецепторами. АТI–7 обеспечивает вазо- и кардиопротекцию, антипролиферативный, противовоспалительный и натрийуретический эффекты. АПФ2, расщепляя АТII, ослабляет его отрицательные эффекты (вазоконстрикцию, цитокиноподобную активность, задержку натрия и развитие фиброза) [5]. Вирус SARS-CoV-2 связывается с рецепторами к АПФ2 на поверхности клеток-мишеней при помощи шиповидного S-белка, который по структуре имитирует АПФ2. Затем вирус и трансмембранный домен АПФ2 проникают в клетки путем эндоцитоза. Вирус вызывает дисбаланс в системе АПФ2, сопровождающийся снижением уровня АТ–7 на фоне роста количества АТII и активации пути АПФ–АТII–AT1-рецептор. Таким образом, первоначально вызванное коронавирусом острое повреждение легких, миокарда, сосудов может усиливаться [3, 5].
Не менее важными механизмами поражения кардиоваскулярной системы при COVID-19 являются прокоагулянтные и протромбогенные эффекты [6], обусловленные системным воспалением. Они приводят к увеличению риска развития тромбоэмболических осложненией. Также повышается риск дестабилизации атеросклеротической бляшки по причине воспаления, индуцированного вирусом SARS-CoV-2.
В поражении ССС отдельное место занимает и дыхательная недостаточность, развившаяся на фоне коронавирусной инфекции. Поскольку вследствие возникшей гипоксии (окислительного стресса, внутриклеточного ацидоза) происходит повреждение кардиомиоцитов.
Не отрицается и прямое повреждающее воздействие вируса SARS-CoV-2 на эндотелий сосудов, в частности коронарных артерий, что приводит к повышенной сосудистой проницаемости и ангиоспазму.
Важно помнить об ассоциированном с противовирусной терапией поражении сердца, поэтому при лечении COVID-19 необходим регулярный мониторинг риска кардиотоксичности.
Также не стоит забывать о таком механизме как поражение ССС по причине несоответствия потребностей сердечной мышцы и метаболических возможностей ослабленного организма.
При изучении историй болезней пациентов кардиологического отделения ГБУЗ ПК “ГКБ №2 им. Ф.Х. Граля было выяснено, что среднее число койко-дней для 1й группы равнялось 11,1±1,2 а для 2й – 9,2±1,8 (p=0,04036). Данная разница могла быть обусловлена более тяжелым течением заболевания на фоне перенесенной НКВИ и как следствие необходимостью более длительного стационарного лечения. Действительно, при определении наличия данной закономерности между группами оказалось, что систолическое давление у пациентов, перенесших COVID-19 в среднем равнялось 166,2±18,9 мм.рт.ст., тогда как у пациентов без НКВИ - 141,9±12,4 мм.рт.ст. (p=0,01278). Диастолическое давление у пациентов 1й группы равнялось 94,6±7,3 мм.рт.ст., 2й группы - 85,4±7,3 мм.рт.ст. (p=0,02382). Пульсовое давление равнялось 71,5±12,9 мм.рт.ст. и 56,5±10,9 мм.рт.ст. соответственно (p=0,02926). Артериальная гипертензия (АГ) встречалась у всех пациентов в представленных выборках. По шкале SCORE очень высокий риск (риск 4) был диагностирован у 10 (76,9%) пациентов, перенесших НКВИ и у 10 (76,9%) пациентов без COVID-19 в анамнезе. АГ I стадии встречалась единожды (7,7%) в каждой группе. АГ II стадии была диагностирована у одного (7,7%) пациента 1й группы и у трех (23,1%) - 2й. Наибольший процент составляли пациенты с АГ III стадии: у 11 (84,6%) постковидных пациентов и у 9 (69,2%) не болевших COVI-19. АГ второй степени выявлялась только во 2й группе у 4 (30,8%) пациентов. В то же время 3 степень АГ по артериальному давлению (АД) была диагностирована у всех пациентов в 1й группе и у 9 (69,2%) во второй. Разницу показателей АД в группах можно связать с вышеописанными механизмами прямого и опосредованного воздействия вируса на ССС.
У 11 (84,6%) пациентов первой группы в истории болезни была указана ишемическая болезнь сердца, у второй - у 9 (69,2%). Сахарный диабет встречался у 1й группы в 5 (38,5%) случаях, а у 2й - в 4 (30,8%). Атеросклероз имели в анамнезе 10 (76,9%) пациентов из 1й группы и 7 (53,8%) из 2й. К тому же, одной из наиболее частых сопутствующих патологий была хроническая болезнь почек: у 11 (84,6%) постковидных пациентов и у 10 (76,9%) пациентов без COVID-19 в анамнезе.
У пациентов обеих групп в 100% случаев была диагностирована хроническая сердечная недостаточность (ХСН). Тяжесть ХСН у пациентов обеих групп отражена в таблице (рис. 1).
Рисунок 1
Тяжесть ХСН у пациентов первой и второй групп
|
Функциональный класс (ФК) |
Количество пациентов в зависимости от тяжести ФК ХСН |
Стадии ХСН |
Количество пациентов в зависимости от тяжести стадии ХСН |
||
|
1 группа (чел./%) |
2 группа (чел./%) |
1 группа (чел./%) |
2 группа (чел./%) |
||
|
I - II |
0 |
2/15,4 |
ХСН I |
0 |
0 |
|
ХСН IIA |
5/38,5
|
8/61,5 |
|||
|
III |
12/92,3% |
11/84,6 |
ХСН IIB |
6/46,1 |
5/38,5 |
|
IV |
1/7,7 |
0 |
ХСН III |
2/15,4 |
0 |
Нарушение ритма сердца (НРС) - это сердечно-сосудистая патология, которая наряду с АГ и ХСН встречается в обеих выборках у всех пациентов. Интересно отметить, что у 9 (62,2%) пациентов 1й группы была диагностирована фибрилляция предсердий (ФП), в частности, постоянная форма - у 4 (44,4%), пароксизмальная - у 1 (7,7%), тахисистолический вариант встречался в 3 (33,3%) случаев, брадисистолический в 1 (7,7%) случае. Во 2й группе ФП была выявлена у 6 (46,1%) пациентов, в том числе постоянная форма в 1 (16,6%) случае, пароксизмальная - в 5 (83,3%), тахисистолический вариант - в 1 (16,6%). Блокада левой ножки пучка Гиса была обнаружена у двоих (15,4%) пациентов в каждой группе. Также одним из вариантов НРС у выбранных нами пациентов была желудочковая экстрасистолия, которая встречалась у 6 (46,1%) постковидных пациентов и у 2 (15,4%) пациентов без НКВИ в анамнезе. К тому же в 1й группе по одному (7,7%) пациенту имели пароксизмальную желудочковую тахикардию и неустойчивые пароксизмы суправентрикулярных тахикардий, что не отмечалось у пациентов 2й группы.
Различными были и результаты Эхо-КГ исследования. Так, у пациентов, перенесших COVID-19 фракция выброса в среднем равнялась 53,8%±10,0%, а у пациентов 2й группы 54,9%±5,2%. Также у 12 (92,3%) постковидных пациентов по данным исследования была выявлена дилатация камер сердца, во 2й группе - у 10 (76,9%). В 9 (69,2%) случаях была диагностирована гипертрофия левого желудочка в 1й группе, а во второй - в 8 (61,5%).
При изучении результатов пульсоксиметрии было выявлено, что сатурация в первой группе была несколько меньше, чем во второй, 95,5±1,7 и 96,9±1,5 соответственно.
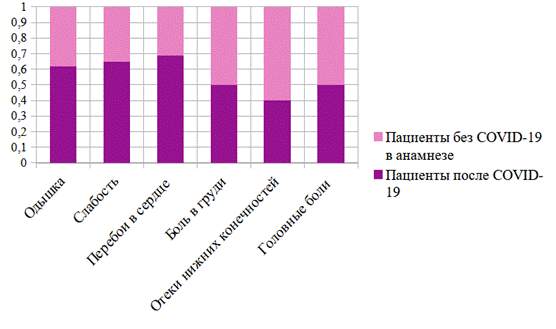
Особый интерес вызвало сравнение клинической картины заболевания в обеих выборках. При сравнении встречаемости симптомов оказалось, что постковидные пациенты чаще, в сравнении с пациентами без COVID-19 в анамнезе, предъявляли жалобы на одышку (р=0,03913), перебои в сердце (р=0,041405) и слабость (p=0,014906). Отдельно хотелось бы отметить, что жалобы на боли в груди в обеих группах встретились в 8, а головные боли - в 3 случаях (рис. 2). При этом, в первой группе пациентов данные симптомы протекали тяжелее.
Рисунок 2
Клиническая картина у пациентов первой и второй групп
Выводы
Влияние COVID-19 на ССС обусловлено различными механизмами, такими как кардиотропное действие самого вируса, воспалительной реакцией организма (“цитокиновый шторм”), взаимодействием вируса с АПФ2, прокоагулянтным и тромбогенным эффектами, а также возникающей при новой коронавирусной инфекции дыхательной недостаточностью, приводящей к гипоксии и повреждению кардиомиоцитов. Имеет место и прямое патологическое воздействие вируса SARS-CoV-2 на эндотелий сосудов, приводящее к повышенной сосудистой проницаемости и ангиоспазму. Также необходимо помнить о постоянном мониторинге кардиотоксичности противовирусной терапии COVID-19.
При статистической обработке историй болезней пациентов было выявлено, что пациенты, перенесшие НКВИ, находились на лечении в стационаре дольше, чем пациенты без COVID-19 в анамнезе. При исследовании артериального давления оказалось, что у пациентов 1й группы все показатели были значительно выше, чем у 2й. АГ была выявлена у всех пациентов в обеих выборках, но у пациентов, перенесших НКВИ, степень и стадия АГ были значительно выше. У пациентов, перенесших COVID-19, чаще встречались нарушения ритма и дилатация камер сердца. При изучении клинической картины заболевания в обеих выборках было выяснено, что у пациентов 1й группы изучаемые симптомы сердечно-сосудистой патологии встречались чаще и протекали тяжелее в сравнении с пациентами без COVID-19 в анамнезе.
Полученные данные указывают на необходимость дальнейшего изучения сердечно-сосудистых заболеваний у пациентов, перенесших НКВИ.

