Актуальность темы:
Острый лимфобластный лейкоз является самой распостраненной формой и составляет 80% от всех лейкозов у детей. А если говорить о всей детской онкологии, то количество острых лимфобластных лейкозов – составляет практически одну третью часть среди всех форм онкологических заболеваний у детей и подростков.
По статистике в Германии в Детском Раковом Регистре ежегодно регистрируется около 500 детей и подростков в возрасте от 0 до 14 лет с диагнозом острый лимфобластный лейкоз. А общее количество заболевших в возрасте до полных 18 лет ежегодно составляет примерно от 550 до 600 человек.
Согласно мировой статистике, 3,3-4,7 детей из 100 тысяч заболевают лейкемией в возрасте до 15 лет. Около 40-46 % случаев приходится на детей 2-6 лет.
Именно поэтому не смотря на недостаток знаний о данном заболевании крайне важно его изучение.
Цель:
Изучить патогенез острого лимфобластного лейкоза на примере статистических данных и клинического случая на базе онко-гематологического центра им. Ф.П.Гааза ГБУЗ ПК «Краевая Детская Клиническая Больница».
Материалы и методы:
Для исследования была отобрана группа из 40 пациентов с диагнозом острый лимфобластный лейкоз.
Определение заболевания:
Острый лимфобластный лейкоз относится к группе клинически гетерогенных клональных злокачественных новообразований из лимфоидных клеток-предшественников, имеющих определённые генетические и иммунофенотипические характеристики. До 80% всех лейкемий у детей имеют лимфоидное происхождение, из них большая часть - 80% приходится на опухоли из предшественников В-лимфоцитов, 1% - состоят из зрелых В-клеток, около 15% происходят из Т-лимфоцитов и менее 5% имеют неопределённое клеточное происхождение.
Этиология:
Не установлено ни одной безусловно вызывающей лейкоз причины. Существует 3 теории происхождения заболевания: инфекционная, опухолевая и теория системно-пролиферативной природы лейкозов.
Сторонники инфекционной теории разделяются на 3 группы: одни считают, что возбудителем лейкоза могут быть различные микробы, вызывающие однотипную реакцию со стороны крови; другие стоят на точке зрения туберкулезной этиологии лейкоза; наконец, третьи придерживаются вирусной теории лейкоза.
Наиболее обоснованной является опухолевая теория, которая поддерживается большинством современных авторов. Доказательства сторонников этой теории основываются на общих закономерностях развития злокачественных опухолей и лейкозов, нередко их сочетаний, аналогичных нарушениях обменных процессов, клеточной анаплазии, однотипности наследственных влияний и гормональных нарушений — все это свидетельствует о патогенетической общности лейкозов и злокачественных новообразований.
Третья теория происхождения лейкоза — системно-пролиферативная — несколько сходна с опухолевой теорией и рассматривает патологический процесс как следствие нарушения патогенетических механизмов, регулирующих пролиферацию и созревание элементов крови. Причиной этих нарушений считают различные экзогенные и эндогенные факторы. К первой группе относят патогенное влияние вирусов (специфический вирус пролиферации), канцерогенные вещества и ионизирующую радиацию. Ко второй группе можно отнести влияние эндокринных нарушений в организме.
В происхождении лейкоза большое значение придается также конституциональным особенностям организма, в частности «врожденной генетической предрасположенности» (И. А. Кассирский, 1967). Это мнение основывается на случаях «семейного» лейкоза, особенно возникающего у однояйцевых близнецов.
Патогенез:
Основным звеном в развитии острого лимфобластного лейкоза является то, что различные неблагоприятные факторы приводят к мутациям в клетках кроветворения. При этом клетки реагируют неудержимым ростом, невозможностью дифференцировки и изменением скорости нормального созревания. Поэтому все клетки, которые составляют лейкемическую опухоль, являются потомком одной стволовой клетки или клетки-предшественницы любого направления кроветворения. Клеточный субстрат при этом представлен бластами.
Такие опухоли обладают способностью расти вне органов гемопоэза, они неравноценны и представляют разные этапы прогрессии. Происходит нарастание процесса в виде выхода бластных элементов в периферическую кровь, перехода от лейкопении к лейкоцитозу.
Говоря об остром лимфолейкозе, патогенез до настоящего времени до конца не выяснен. Существует только ряд теорий.
Теория «опухолевой прогрессии» (клональная теория). Условно в патогенезе можно выделить следующие этапы:
1.этап повышенной мутабельности нормальных клеток;
2.латентный период;
3.доброкачественную стадию;
4.этап независимой прогрессии.
1. При воздействии эндоканцерогенов и экзоканцерогенов РНК- содержащий онкорновирус, при слабости контролирующих иммунных сил, устремляется к клетке – мишени - ДНК-содержащей стволовой клетке. Работая с помощью обратной транскриптазы ретровирус, считывает информацию и вызывает патологическую мутацию стволовой клетки и клеток предшественниц, изменяя «ген-геном» клетки.
2. Стволовая клетка, подвергающаяся мутации с измененным геном - генотипом, воспроизводит себе подобные патологические клоны, на первом этапе опухолевой прогрессии опухоль моноклональная (доброкачественная).
3. Второй этап – поликлональной трансформации (злокачественный). Клоны клеток, прилежащие к стволовой клетке более дифференцированы и менее злокачественны, а клоны клеток, все дальше отстоящие от стволовой, менее дифференцированы и более злокачественны. С каждым последующим клоном растет нестабильность генетического аппарата клеток (клеточный полиморфизм, нарушается созревание, возникают атипичные элементы).
4. Пролиферация патологических клеток, идет в режиме геометрической прогрессии, подчиняясь закону митотического деления клеток. Мутантный клон автономен от каких-либо регулирующих воздействий организма и достаточно быстро вытесняет нормальные гемопоэтические клетки, замещая собой весь гемопоэз с последующим развитием синдромов: анемический, геморрагический и вторичного иммунодефицита.
Статистические данные:
Процентное соотношение возраста пациентов.
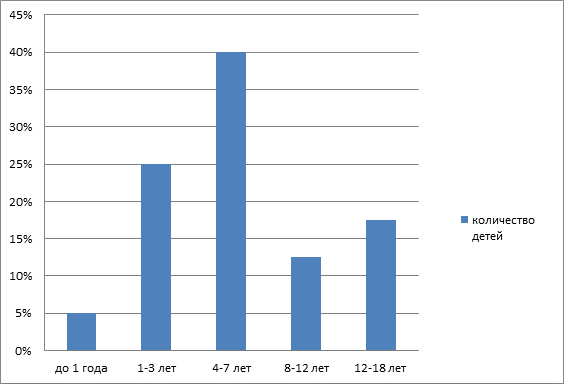
Детей от 4-7 лет (16 человек), 1-3 лет (10 человек), 12-18 лет (7 человек), 8-12 лет (5 человек), до 1 года (2 человека).
Вывод: из 40 детей в отделении онкогематологии, наиболее подвержены заболеванию дети от 1 года до 7 лет.
Процентное соотношение мальчиков и девочек.
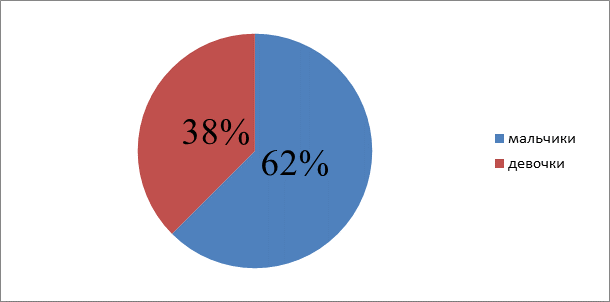
Вывод: из 40 исследуемых, мальчики - 25 человек болеют острым лимфобластным лейкозом чаще, чем девочки - 15 человек.
Соотношение сельских и городских детей.
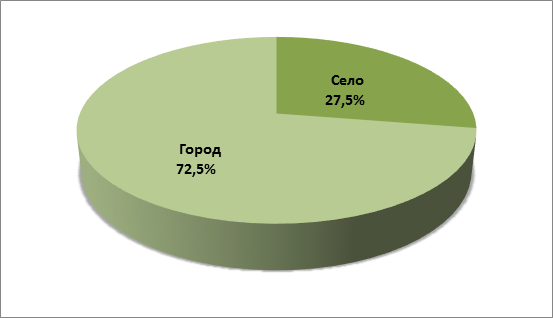
Вывод: 29 человек - городские жители, жители села составляют- 11 человек, так как в городах неблагоприятная экологическая обстановка.
Клинический случай:
Пациентка Х, 3,5 лет. Диагноз: острый лимфобластный лейкоз.
Пациентка часто болела ОРЗ и ОРВИ в период с 1 года до 2х лет. За 2 месяца до постановки диагноза родители отмечали обострение ситуации, часто беспокоила высокая температура (38.6), кашель, насморк. Лечение проходила в стационаре Ординской ЦРБ, назначались курсы антибактериальной и противовирусной терапии с периодичностью раз в 2 недели. К началу мая появились быстрая утомляемость, вялость, бледность кожи, по анализам крови была диагностирована анемия и пациентку направили на консультацию к гематологу. К 22.05.19 состояние стало ухудшаться, появилась геморрагическая сыпь на ногах и теле, печень и селезенка увеличены, с 23.05.19 больная госпитализирована в Ординскую ЦРБ, затем переведена в ОРИТ Кунгурской больницы. ОАК от 23.05.19 Hb- 52 г/л; Эр- 2,0; Тр-19; Л-0,5; лимфоциты- 92. После чего пациентка переведена в онкологическое отделение ПКДКБ с 24.05.19.
Для подтверждения диагноза оценивались показатели ОАК, миелограммы, проводились иммунофенотипирование клеток костного мозга, определение транслокаций методом ПЦР, кариологическое исследование, исследование ликвора.
ОАК: на момент поступления в ПКДКБ от 23.05.19 Hb- 52 г/л; Эр- 2,0; Тр-19; Л-0,5; ; Эо - ; Баз -; м/ц -; ю -; п/я-1; с/я-67; мон-1; лимфоциты- 31. В процессе терапии показатели ОАК изменялись в широких пределах.
На 8-й день госпитализации в ПКДКБ значительно улучшились показатели крови: ОАК от 06.06.19 Hb- 116 г/л; Эр- 4,12; Ht-33,5; MCV- 79,6; Тр-105;Л-3,58; лимфоциты-31; СОЭ-19.
На 36-й день: от 03.07.19 Hb- 100 г/л; Эр- 3,28; Ht-28,8; MCV-88,0; Тр-279;Л-7,08; Эо - ; Баз-1; м/ц-2; ю-3; п/я-6; с/я-35; мон-5;лимфоциты-48; СОЭ-20.
ОАК от 11.11.19 Hb- 105 г/л; Эр- 3,14; Ht-28,5; MCV-90,7; Тр-104; Л-3,51; Эо - ; Баз-0,02; мон-0,06;лимфоциты-79,9; СОЭ-12.
Миелограмма от 13.05.19 Пунктат малоклеточный. Все ростки костного мозга угнетены. Гипопластическое состояние костного мозга.
Миелограмма: от 27.05.19 Костный мозг малоклеточный. Бластные клетки выше нормы. Заключение: бластная гиперплазия костного мозга.
Миелограмма от 02.10.19 Костный мозг многоклеточный. Бласты в пределах нормы. Гранулоцитарный росток незначительно сужен, эритроцитарный- расширен.
Кариологическое исследование от 30.05.19 (результат от 11.06.19). Обнаружен гиперплоидный клон с модальным числом хромосом- 52, что характерно для ОЛЛ из клеток-предшественников В-лимфоцитов.
Также была выявлена отягощенная наследственность ребенка в сфере онкологических заболеваний.
Числовые изменения кариотипа имеют большое значение для прогнозирования острого лимфобластного лейкоза. Вариант острого лимфобластного лейкоза со значительным увеличением числа хромосом (более 50) имеет относительно благоприятный прогноз: 80—90 % больных переживает пятилетний срок с момента постановки диагноза, однако выявление некоторых структурных перестроек в клетках лейкозного клона с такими числовыми нарушениями может ухудшить прогноз.
Выводы:
Проанализировав полученные результаты, можно сделать вывод, что острый лимфобластный лейкоз в онкологии у детей занимает одно из первых мест. Особенно подвержены дети в возрасте от 1 года до 7 лет. Самый маленький процент заболеваемости у детей до года.
Мальчики более подвержены данному заболеванию, чем девочки, то есть у мальчиков острый лимфобластный лейкоз встречается в 1,63 раза чаще, чем у девочек.
Большое значение в возникновении острого лимфобластного лейкоза имеют различные канцерогенные вещества. Именно это может объяснять более частое возникновение заболевания у городских жителей.
Рассмотренный ранее клинический случай доказывает волнообразность течения данного заболевания. Также прослеживается характерная длительность заболевания. В данном случае довольно ярко видна клиническая картина острого лимфобластного лейкоза, подкрепляемая типичными данными лабораторных исследований.
Учитывая высокий процент встречаемости острого лимфобластного лейкоза среди онкологических заболеваний у детей, вопрос изучения этого вида патологии остается актуальным и требует дальнейших исследований.

