Актуальность темы
На сегодняшней день рак молочной железы (РМЖ) занимает первое место среди онкологических заболеваний женщин (16% всех случаев рака). В России данный диагноз ставят около 55 тыс. женщин ежегодно. Рак яичников находится на третьем месте по распространению вида рака после рака шейки матки. В группе риска находятся женщины старше 50 лет. Из числа выявленных больных онкологическими заболеваниями на 1 и 2 стадии развития заболевания находятся около сорока пяти процентов женщин от общего числа, 3 стадия составляет примерно 18%, и 28% – 4 стадия.
Раковая опухоль – это злокачественное новообразование, характеризующееся бесконечным делением клеток, способных инвазироваться в прилежащие ткани и метастазироваться в отдаленные органы. Для выявления и лечения болезни на ранних стадиях используются скрининг-тесты. Данные методы исследования помогают обнаружить рак до появления каких- либо симптомов. Так же к мероприятиям, способствующим выявлению заболевания относятся маммография, РАР-мазки (рак шейки матки), определение онкомаркеров.
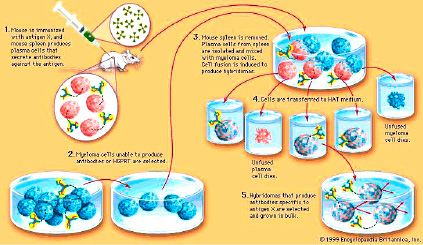
Онкомаркеры – это соединения (белковой, пептидной, гормональной, ферментативной структуры) синтезируемые раковыми клетками, или клетками нормальных тканей как ответная реакция на развитие рака. Они обнаруживаются в крови или моче больных раком и некоторыми другими заболеваниями, концентрация в сыворотке зависит от развития злокачественного процесса. Большая часть известных ОМ не являются идеальными, так как при некоторых патологических процессах, например при воспалительных заболеваниях печени, поджелудочной железы и легких, наблюдается незначительное повышение уровня маркера; в некоторых случаях на ранних стадиях развития болезни его определение не происходит. Для раннего определения данного заболевания в клинике так же используются онкофетальные белки. Они находится в эмбриональных тканях человека и крови в период внутриутробного развития, а после рождения исчезают или остаются в незначительных количествах. Во время развития опухоли они начинают снова синтезироваться и поступать в кровь. Например, α-фетопротеин (α-ФП) нормальный сывороточный белок зародыша, синтезируется в печени, желточном мешке и ЖКТ и выделяется в кровь. Наиболее высокая концентрация белка наблюдается в ходе эмбриогенеза и внутриутробного развития плода. После рождения его концентрация снижается, и у взрослого человека составляет 20 нг/мл. Его повышение в крови наблюдается при развитии рака печени, поэтому его определение используют для диагностики и в дальнейшем для оценки эффективности лечения. Карциноэмбриональный антиген (КЭА) используется для диагностики рака прямой кишки и отслеживания состояния больного в постоперационном периоде. После полного и удачного удаления опухоли концентрация КЭА снижается. При последующем повышении данного показателя у оперированных больных указывает на рецидив болезни и высокую вероятность метастазов. Хорионический гонадотропин (хгч), плацентарная щелочная фосфатаза и некоторые другие плацентарные белки так же используются в качестве онкомаркеров. В норме данный гормон секретируется кровь при беременности и достигает максимальной концентрации к 12 неделе. Затем его содержание снижается и остается на очень низком уровне до и после родов. β-Хорионический гонадотропин (β-ХГТ) – плацентарный гормон состоящий из α- и β-субъединиц. При опухолях яичников концентрация гормона, а в некоторых случаях только его β-субъединицы, повышается. Так как С-концевой участок β-субъединицы ХГТ иммунореактивен, то иммуно-гисто-химическое обнаружение гормона служит хорошим онкомаркером в диагностике и слежении за ходом лечения наследственных и спорадических опухолей. Измерение уровня β-ХГТ в спинномозговой жидкости помогает диагностировать метастазы в мозг и в ЦНС. [6][5]
Рак яичников (РЯ)
Существуют три вида злокачественных опухолей яичников: герминогенные, стромальные и эпителиальные. Эпителиальные, в свою очередь, делятся на серозные, муцинозные и эндометриоидные. Онкомаркеры, используемые для диагностики рака яичников: CA125, остеопонтин, РЭА, растворимые пептиды семейства мезотелина (SMRP), секреторный белок эпидидимиса человека 4 (HE4), ингибин B, калликреины, продукты гена MUC1, тканевой полипептидный антиген (TPA), PAI-1, ХГЧ(β-ХГЧ), АФП. [1][5] СА125 используется в диагностических целях при наличии новообразований в полости малого таза у женщин. У около 80% женщин с эпителиальным раком яичника уровень СА125 увеличивается до 35 ед/мл и более, но на 1 стадии увеличение его концентрации встречается реже. Чаще используется HE4, который обладает более высокой чувствительностью и специфичностью. Уровень СА125 может оставаться в пределах нормы, тогда как концентрация НЕ4 превышает ее у большей половины пациентов. Высокая концентрация НЕ4 наблюдается при серозных (> 90%), эндометриоидных и светлоклеточных опухолях, а при муцинозных и герминогенных опухолях резкого изменения не наблюдается. Комплексный анализ CA125 и HE4 маркеров значительно увеличивает значимость исследования для постановки диагноза на ранних стадиях развития доброкачественных или злокачественных образований в области таза. CA125 используется во время первичного лечения как прогностический маркер, но при постоянном повышенном уровне его показатель не учитывается. При бессимптомном течении болезни, после первичной терапии и при повышенном содержании СА125 до инвазивного вмешательства необходимо его повторное исследование в сочетании с физикальным осмотром и ректовагинальным обследованием. Снижение его уровня от первичного значения до начала химиотерапии в 2 и более раз и сохранение его в течении 28 дней говорит о положительной реакции на лечение. Увеличение является предпосылкой к рецидиву, но содержание его в пределах нормы также не исключает наличие заболевания. Ингибин В является более характерным онкомаркером, и лучше отражает эффективность химиотерапии при гранулезоклеточной опухоли яичника. Так как в норме во время менопаузы его концентрация у женщин очень низкая, то его повышение является показателем наличия опухоли яичников. Остопонтин менее чувствителен, чем СА125, но он выявляется раньше при возникновении рецидива. Oнкомаркер-TPAcyk, повышение его содержания в крови наблюдается часто при серозных и муцинозных типах рака яичника 41-82% случаев и изменяется в зависимости от стадии заболевания. Значимым фактором прогнозирования заболевания пациентов с раком яичников является уровень PAI-1 и PAI-2. Уровень PAI-1 изменяется в зависимости от стадии и является показателем плохого прогноза, тогда как показатель PAI-2 – благоприятного. Увеличение ХГЧ происходит при различных опухолях, таких как рак, определение его используется как независимый фактор прогнозирования. [5][3]
Рак шейки матки (РШМ)
Плоскоклеточный рак шейки матки встречается в 90% случаях от всех злокачественных заболеваний шейки матки. Для мониторинга хода заболевания, прогнозирования доклинического выявления рецидивов и оценки эффективности лечения используется антиген плоскоклеточного рака (SCCA), цитокертины и РЭА. SССА чувствителен на 80% для 3 и 4 стадиях, и менее чем на 50% – для 1 и 2. Концентрация изменяется в зависимости от стадии, глубины инфильтрации, размера опухоли и т.д. Высокой чувствительностью к РШМ обладают ТРS и СЕА. Комплексный анализ имеет большее преимущество, особенно при диагностике опухолевого процесса на ранних стадиях. У пациентов, получающих лучевую или химиотерапию, повышение SССА говорит о неэффективности лечения. Его высокий уровень до начала лечения обуславливает начало адъювантной терапии. В 90% случаев является показателем возможного рецидива, и опережает его клиническое проявление на 2-4 месяца. [4][2]
Рак молочной железы (РМЖ)
Основными признаками рака молочной железы являются уплотнения, ретракция сосков, изменения формы железы, ретракция и местное утолщение кожи и т. д. Первичная терапия локализованных форм рака молочной железы включает в себя операции по сохранению органов и лучевую терапию или мастэктомию. Поскольку не всем пациентам с раком молочной железы может потребоваться дополнительное лечение (у 70% пациентов без метастазов в лимфатических узлах после операции и лучевой терапии отсутствуют признаки заболевания), и не у всех пациентов наблюдается положительный эффект адъювантной терапии. Контроль после первоначального лечения включает физикальный осмотр, маммографию, рентгенограмму грудной клетки и определение онкомаркеров uPA и PAI-1 являются строгими и независимыми (не зависит от состояния гормонального рецептора) прогностическими факторами при раке молочной железы. Комплексный анализ данных маркеров является более эффективным. Пациенты, у которых не затронуты лимфатические узлы, и uPA с PAI-1 на низком уровне, не нуждаются в токсической химиотерапии и имеют низкий риск рецидива. Для контроля эффективности лечения используют CA15-3. После начала химиотерапии в течение 6-12 дней может наблюдаться временное повышение уровня онкомаркеров. Повышение так же может указывать на развитие отдаленных метастазов без соответствующих симптомов (более, чем на 30%). Необходимо проводить исследование CA15-3 у пациентов с метастатическим раком молочной железы перед каждым курсом химиотерапии. РЭА является менее чувствительным маркером, чем CA15-3. Он используется при наблюдении за пациентами на поздних стадиях болезни, особенно при низком содержании CA15-3 до начала лечения. [4]
Скрининг большинства опухолевых маркеров может быть не информативен, поскольку:
1. Низкая распространенность злокачественных новообразований у бессимптомных лиц.
2. Не значительного повышения у пациентов на ранних стадиях.
3. Диагностика рака большинство маркеров имеет низкую специфичность, прогноз маркеров коррелируют с опухолевой массой.
4. Уровень большинства маркеров не достаточен для раннего выявления рецидива, поэтому необходимо дальнейшее изучение и возможное определение новых онкомаркеров, которые бы позволяли выявить раковые заболевания на ранних стадиях развития с более точным эффектом.

