Сочетание множественных врожденных пороков развития пищеварительной системы, сердечно-сосудистой системы представляет клинический интерес с точки зрения сложности прижизненной диагностики у новорожденных. В связи с редкостью патологии мы бы хотели представить в данной статье клинический случай из практики.
Целью нашего исследования является изучение клинико-лабораторных особенностей течения множественных пороков развития у новорожденных.
Материалы и методы. Описанный клинический случай сочетанных множественных пороков развития, ребенка Г., в возрасте 3 месяцев находящегося в ОРИТ КГП «ОДКБ». Данному ребенку были проведены комплексное обследование, в том числе R-графия ОГК, НСГ. (Рис.1)
При поступлении жалобы на: пенистое отделяемое изо рта с первого дня жизни.
Из анамнеза заболевания: ребенок болеет с рождения. Находился в ОРИТ с 25.09.16 по 24.11.16г. с д\з: МВПР. ВПР ЖКТ. Атрезия пищевода с нижним трахеопищеводным свищем. Состояние после лапаратомии, устранения трахеопищеводного свища, гастростомии (26.09.16г.). ВПС: ДМПП. Сепсис, вызванный Staphylococcus saprophyticus. Двусторонняя полисегментарная пневмония. БЛД. Аспирационная пневмония, ДН 2-3 степени. Гипоксически - ишемическое повреждение ЦНС, тяжелой степени, ПВК 2 степени с обеих сторон. Недоношенность в сроке 36 недель.
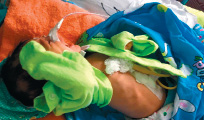
Рис. 1.
Из анамнеза жизни: Ребёнок от 1 беременности с многоводием, от 1-х преждевременных оперативных родов в сроке 36 недель. Пренатально ВПР не выявлены . Безводный период 36 час. 33 мин. Вес при рождении 2379,0 гр., рост 45 см. По шкале Апгар 6-7 баллов. После рождения отмечаются дыхательные нарушения, пенистое отделяемое изо рта. Положительная проба Элефанта. К груди не приложен. Оксигенация через лицевую маску. Консультирован детским хирургом выставлен д\з: Врожденная атрезия пищевода. Нижний трахео - пищеводный свищ. Рекомендован перевод в «ОДКБ» в экстренном порядке для дальнейшего оперативного лечения. По тяжести состояния госпитализирован в ОРИТ. Не привит. Аллергоанамнез не отягощен. Наследственность не отягощена.
Объективные данные при поступлении в ОРИТ: Состояние ребенка очень тяжелое. Тяжесть обусловлена ДН, поражением ЦНС, интоксикацией, на фоне незрелости, врожденного порока развития ЖКТ. Доставлен на спонтанном дыхании. В сознании, на осмотр реагирует повышением двигательной активности, болезненная гримаса на лице, подстанывает. Установлен зонд в пищевод, около 10см, выделяется вязкий слизистый секрет. Признаки незрелости. Ребенок пониженного питания. Тепло удерживает плохо.
Отмечается акроцианоз, изо рта пенистое отделяемое. В отделении дан увлажненный О2. Одышка смешанная, с участием вспомогательной мускулатуры грудной клетки, выслушиваются дистанционные хрипы. Правая половина несколько отстает в акте дыхания. Перкуторно пестрота легочного тона, притупление справа. Аускультативно дыхание ослабленное, больше справа, выслушиваются влажные разнокалиберные хрипы, крепитирующие, больше слева. Из верхних дыхательных путей аспирировано умеренное количество слизистой мокроты. Тоны сердца приглушены, нечистота сердечных тонов. Подсоединен пульсоксиметр, сатурация снижена. Живот участвует в акте дыхания, несколько поддут в верхней половине, доступен пальпации во всех областях. Перистальтики не слышно. Пуповинный остаток лигирован. Анус сформирован правильно, вокруг ануса следы мекония. Поставлен мочевой катетер, заполнился светлой мочой. В условиях реанимационного зала ребенок интубирован оротрахеально трубкой 3,0мм, с манжетой.
26.09.16 г. выполнено оперативное вмешательство: проведена верхнесрединная лапаратомия. Ревизия верхних отделов ЖКТ с мобилизацией дистального отдела пищевода через пищеводное отверстие диафрагмы до места сообщения с трахеей. Последний у выхода из трахеи прошит, перевязан, иссечен. Культя пищевода так же прошита, перевязана. Произведена гастростомия с выведением через отдельный разрез в левом подреберье катетера фолея №2. Диагноз после операции: МВПР, ВПР ЖКТ. Атрезия пищевода с нижним трахеопищеводным свищом.
Находился на ИВЛ в течение 1.5 месяца, учитывая эффективное самостоятельное дыхание ребенок переведен на спонтанное дыхание. 24.11.16 состояние ребенка стабилизировано, переведен в х/о, выписан с улучшением.
Проведенное исследование за наблюдаемый период:
Лабораторные показатели:
Группа крови А(II) вторая Rh(+)положительный.
ОАК от 25.09.16: Нв 188 г/л, эрит. 6,2*1012/л, цп-0,9, тр-3,8, лейк. -15,8*109/л, сегментоядерные-65%, п- 7%, Э-4%, лимфоциты-18%, м-6%,СОЭ-2мм/ч.
ОАК от 07.12.16 : Нв 117 г/л, эрит. 4,1 *1012/л, лейк. -8,02*109/л, э-10,1%, м-19,8%, лимф. 42,4%., СОЭ-12 мм/ч, тромбоциты 368х 109/л. ЦП 0.84
ОАМ от 25.09.16: с/ж,проз., белок 0,05 г/л., лейкоциты 2-3, эритроциты Ед,эпителий 3-4.
ОАМ от 14.11. с\жёлтая, белок 0,058‰, эритроциты 1-2, ураты ++++, дрожжевые грибки +.
ОАМ от 08.12.16г.: кол.во 8,0 , цв. ссол.желт., мутн., отн.пл. м/м, белок нет, лейк. 1-0 в п.зр., окс. +, бакт. +++.
Биохимический анализ крови от 25.09.16: Общий белок 45г/л, сахар-3,8ммоль/л, мочевина 6,2 ммоль/л, АЛаТ-8,0ед\л, билирубин общ -61,3 мкмоль/л,
Сахар крови от 26.09.11 - 4,9 ммоль/л
Анализ ликвора (11.10.16): б/ц, прозр., цитоз – 1,0, белок – 1,0/л, сахар – 1,2ммоль/л.
Коагулограмма от 27.09.16г: ПТИ-82, АЧТВ-56, РФМК-отр
Коагулограмма от 14.11. МНО 1,56,Фибриноген 0,94, ПТИ 59%, АЧТВ 43.7, ПТВ 17.9, ТВ 13.3.
КЩС капил.крови от 25.09.16 в 13:09: pH - 7.325, pCO2 - 40.6, pO2 - 46.8, sO2 – 91,2%, глюкоза – 3,8, K – 5.9, Na – 134, BE - -4.4, HCO3 – 20.4.
Копроскопия от 24.09.16г:консистенция-каш, цвет-зел,слизь+,лейкоциты 4-6,бактерии+, нейт.жир++, дрож.грибки+.
Копроскопия от 06.12.16г.: неоф., желт., нейтр. жир++, бактерии ++++, слизь +, лейк. 1-0 в п/зр. Простейшие и я/гл. не обнаруж
Бак.посев кала от 26.09.16г: отр.
ИФА на ВУИ от 30.11.16г.: ЦМВ IgM отрицат., ЦМВ IgG положит. КП 5,6, ТОХ IgM отрицат., ТОХ IgG 20,0 МЕ/мл, Хламидии IgM отрицат., Хламидии IgG отрицат. - повторить через 3-4 недели для диф. диагностики с материнскими антителами.
Кровь на стерильность от 19.10.16 не стерильно. Staphylococcus saprophyticus 103/
Кровь на стерильность и чувствительность к антибиотикам от 29.11.16: стерильно
Кровь на ВИЧ от 05.12.16г.: № 4210 отрицат.
ПЦР от 30.09.16г: гепатит В-отр, гепатит С-отр
Инструментальные методы исследования:
Рентген грудной клетки от 25.09.16- Атрезия пищевода с нижним трахеопищеводным свищом. (Рис.№2)
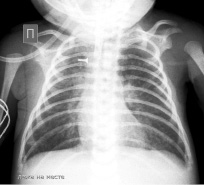
Рис. 2.
Рентген грудной клетки от 04.10.16 – R-приз. Аспирационной пневмонии.
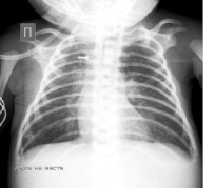
Рис. 3.
X-ray от 14.11.16 -Сохраняется усиленный легочной рисунок, слева в верхних отделах инфильтрация слабой интенсивности. Купол и синусы без особенностей.
ЭКГ от 26.09.16: Синусовая тахикардия.Нагрузка на правое предсердие. Неполная блокада правый ножки пучка Гиса.Выраженные метаболические изменение.
НСГ от 25.09.16 –Перивентрикулярное кровоизлияние 2 степени с обеих сторон. Гипоксическое повреждение. Множественные псевдокисты сосудистых сплетений. ВУИ?
НСГ от 28.09.16- Перивентрикулярное кровоизлияние 2 степени с обеих сторон. Гипоксическое повреждение. Множественные псевдокисты сосудистых сплетений
НСГ от 22.11.16. Умеренная вентрикулодилятация. Псевдокиста правого сосудистого сплетения в стадии лизиса..
УЗИ от 15.11.16. УЗИ картина гепатомегалии. ССЖ.Реактивный панкеатит. УЗИ картина мочекислого диатеза.
ЭХО-КС от 26.09.16: Дефект межпредсердный перегородки. Расширение легочной артерии.
Консультации специалистов:
Кардиолог от 26.09.16: ВПС(дефект межпредсердной перегородки).Открытый артериальный кровоток. Легочной гипертензия? НКI-IIА .
Окулист от 17.11.16 Ангиопатия сетчатки.
Невропатолог от 18.11.16 последствия энцефалопатии смешанного генеза (гипоксически-геморрагически-инфекционного) тяжелой степени тяжести, синдром двигательных нарушений, синдром повышенной нейрорефлекторной возбудимости.
Консультирован сурдологом 02.12.16г.: периферический слух в норме. Повторить скрининг в 3,6,9,12 мес.
Осмотрен ЛОР врачом 06.12.16г.: Со стороны ЛОР органов без особенностей.
Проведено лечение в ОРИТ.
- Выхаживание в кувезе;
- Дробное энтеральное питание, под контролем усвоения.
- Обезболивание в послеоперационном периоде – анальгин+димедрол по 0,1мл;
- С целью седации – брюзепам в послеоперационном периоде (17.02.16 – 19.02.16), фенобарбитал 7мг\кг\сут с 28.09.16;
- Антибактериальная терапия: Амоксиклав 120 мг*2 р/сут+Амикацин10мг*2 р/сут №10; Меропенем 55мг* 3 р/сут №14 , ванкомицин 40мг*4р №8; левомицетин 100мг/кг/сут+ Сумамед 10мг/кг/сут №20, Ципрофлоксацин 30 мг х 2 р №14 ,Цефтазидим 100 мг х 3 р.№10.
С противогрибковой целью Нофлук 16 мг х 1 р №20
- ИТ в режиме парентерального питания глюкозо-солевыми смесями + Аминоплазмаль+ Липофундин №15;
- с заместительной целью введен Ig G поливалентный человеческий –препарат «Октагам» в дозе 2,5 гр.№2
- Сердечные гликозиды по 0,1мл*2р №3:
- С гемостатической целью – этамзилат 0,5мл*4р + амри К-0,2 мл*3 дня;;
-Сурфактантная терапия – «Куросурф» 240мг(по 120мг в каждый бронх) №1;
- С кардиотонической целью – дофамин 5мкг\кг\мин №7
- Трансфузионная терапия:
С целью возмещения дефицита факторов коагуляционного гемостаза – СЗП: л/ф, 100мл №1;
С целью возмещения анемии: эритровзвесь А(II) Rh(+), 50мл №3
С целью возмещения тромбоцитов крови вводился тромбоконцентрат №8
На фоне проведенной терапии состояние ребенка с положительной динамикой.
По зонду из пищевода – слизистое отделяемое, по гастростоме отделяемого нет. Живот поддут, мягкий. Кормится по 60мл дробно через гастростому. Питание усваивает. в весе прибавляет. Стал кратковременно фиксировать взгляд, кратковременно следить. Стул регулярный, кашицеобразный. Мочится свободно. Мама обучена уходу за ребёнком: кормлению через гастростому, установке зонда в пищевод.
Результаты и обсуждение. Данный случай является вторым с благоприятным исходом за все время работы нашей клиники. В 95% случаев трахеопищеводный свищ сочетается с атрезией пищевода. Свищ обычно формируется между дистальным отделом пищевода и трахеей. В 30—40% случаев трахеопищеводный свищ и атрезия пищевода сочетаются с другими пороками развития, обычно синдромами VATER и VACTERL. Многие из них можно диагностировать заранее, еще во внутриутробном периоде, и подготовиться к их лечению. Пренатальная диагностика основана на косвенных признаках, таких как: многоводие, связанное со снижением оборота околоплодных вод вследствие неспособности плода заглатывать амниотическую жидкость, отсутствие эхографического изображения желудка или маленькие размеры желудка при динамическом УЗИ-наблюдении. Чувствительность этих признаков - 40-50%. Во II-III триместре возможна визуализация периодически наполняющегося и опустошающегося слепого проксимального конца пищевода с точностью 11-40%. [7,9]
Основной задачей при данной патологии — предотвратить заброс содержимого пищевода в дыхательные пути. Прогнозирование исходов лечения атрезии пищевода должно основываться на степени недоношенности, наличии сопутствующих аномалий развития, в том числе, пороков сердца, необходимости перевода новорожденного после рождения на искусственную вентиляцию легких, протяженности диастаза между отрезками пищевода.
При запоздалой диагностике атрезии пищевода дети умирают от тяжелой аспирационной пневмонии. Прогноз при ранней хирургической коррекции неосложненных форм атрезии пищевода – благоприятный. Выживаемость при изолированной атрезии пищевода составляет по литературным данным 90-100%, при тяжёлых сочетанных аномалиях - 30-50%. При неосложненных формах атрезии пищевода прогноз благоприятный. В ближайшие годы после операции могут отмечаться дисфагия и нарушения питания, связанные с желудочно-пищеводным рефлюксом или развитием стеноза пищевода. Повышен риск развития респираторных инфекций, пневмонии, бронхиальной астмы в связи с микроаспирациями желудочного содержимого в трахею. В течение года после операции по поводу атрезии пищевода ребенок находится под диспансерным наблюдением детского хирурга и детского гастроэнтеролога.[3,5].
В результате проведенного анализа был установлен клинический диагноз: МВПР. ВПР ЖКТ. Атрезия пищевода с нижним трахеопищеводным свищем. Состояние после лапаротомии устранения трахеопищеводного свища, гастростомии (26.09.16г.). ВПС. ДМПП. Недоношенность в сроке 36 недель. Реконвалесцент сепсиса, вызванный Staphylococcus saprophyticus. Реконвалесцент двусторонней полисегментарной пневмонии. БЛД. Белково-энергетическая недостаточность (истощение по ИВБДВ) Последствия энцефалопатии смешанного генеза, гипоксически - геморрагически - инфекционного, тяжелой степени тяжести. Синдром двигательных нарушений. ПВК 2 степени с обеих сторон. Высокий риск ДЦП.
Запланировано постепенное увеличение разового объема кормления до физиологической потребности. На фоне проводимого лечения состояние несколько стабилизировалось. В динамике запланирован второй этап оперативного лечения с целью удаления гастростомы.
Выводы. Несмотря на отсутствие пренатальной диагностики, своевременная постнатальная диагностика и проведение оперативного лечения у новорожденного с МВПР (ВПРЖКТ и ВПС) на фоне недоношенности и осложнений был, достигнут благоприятный исход в нашем случае. В связи с этим представили данный клинический случай и алгоритм диагностики и лечения.

