Роль артериальной гипертензии в патогенезе хронического нарушения мозгового кровообращения
Актуальность
Последнее десятилетие, по данным Министерства здравоохранения РФ, отличается значительным ростом числа пациентов с хроническими формами нарушения мозгового кровообращения (ХНМК), составляя около 700 на 100 000 населения. Эти данные можно связать с увеличением распространенности основных факторов риска сосудистых заболеваний, как артериальная гипертензия (АГ), сахарный диабет, гиперхолестеринемия, вредные привычки (курение, алкоголизм), сердечные патологии. Наиболее изученным является АГ. Артериальная гипертензия представляет собой одно из самых часто встречающихся заболеваний. В России данная патология встречается около 40% взрослого населения, при этом у пожилых людей ее частота достигает 80% [1]. Поражение головного мозга (ГМ) при АГ включает целый комплекс нарушений, таких как извитость сонных и позвоночных артерий, стеноз сонных артерий, утолщение комплекса интима—медия, изменение цереброваскулярной реактивности [2].
Цель: изучить материалы зарубежных и отечественных источников, отражающие мнение учёных и практикующих врачей о проблеме влияния АГ на возникновение ХНМК, а также анализ амбулаторных карт пациентов с АГ и ХНМК г. Губахи и статистическая обработка полученных данных.
Задачи:
1. Литературный обзор отечественной и зарубежной литературы по проблеме патогенеза ХНМК и роли в нем АГ;
2. Анализ и статистическая обработка данных амбулаторных карт пациентов с АГ;
3. Обобщение результатов статистической обработки, выявление закономерностей, обоснование полученных результатов;
4. Формирование выводов.
ХНМК — это синдром поражения ГМ, обусловленный сосудистыми факторами, и проявляющийся когнитивными и эмоциональными расстройствами, а также очаговыми синдромами. Как известно, адекватная работа ГМ обеспечивается высоким уровнем его кровоснабжения, однако с возрастом объем мозгового кровотока снижается. Начальные проявления недостаточности мозгового кровообращения появляются, когда приток крови к мозгу составляет менее 30 – 45 мл/100 г/мин. Развернутую стадию наблюдают при снижении кровоснабжения ГМ до уровня 20 – 35 мл/100г/мин. Критическим является порог регионарного кровотока в пределах 19 мл/100 г/мин, при котором нарушаются функции соответствующих участков ГМ. Нервные клетки гибнут при регионарном артериальном мозговом кровотоке, сниженном до 8 – 10 мл/100 г/мин (инфарктный порог кровоснабжения ГМ) [3,4]. Причин нарушения мозгового кровообращения множество. Основные из них - это атеросклеротическое поражение сосудов ГМ, нейроциркуляторные дистонии, патологии сердца и легких, инфекционные и аллергические васкулиты, токсические и травматические повреждения сосудов ГМ, остеохондроз, заболевания крови и эндокринной системы, опухолевые процессы в спинном и головном мозге. Самой частой причиной нарушений мозгового кровообращения является гипертоническая болезнь и повышение артериального давления вследствие других заболеваний [5]. АГ тесно связана с такими факторами риска, как повышение индекса массы тела (ИМТ), гиперхолестеринемия, курение, употребление алкоголя, ишемическая болезнь сердца, нарушение ритма. АГ сопровождается развитием эндотелиальной дисфункции, окислительного стресса и нарушениями в системе гемостаза (гиперкоагуляция и тромбообразования). Все эти факторы играют важную роль развития цереброваскулярной патологии и мозгового инсульта. Так, у мужчин сочетание АГ с ежедневным курением табака почти в 7 раз (с 2,0 до 13,2 на 1000 мужчин) повышает риск развития осложнений по сравнению с группой мужчин, не имеющих этих факторов. Присоединение к АГ других заболеваний сердечно - сосудистой системы, в особенности ИБС, инфаркта миокарда, мерцательной аритмии, также существенно повышает риск развития ХНМК. АГ сочетается с развитием атеросклероза и может способствовать его прогрессированию, особенно в сосудах мелкого калибра. В этих случаях компенсаторная структурная перестройка сосудов ГМ предрасполагает к снижению уровня давления и ишемии дистальнее места окклюзии, при этом наиболее серьезно страдает белое вещество полушарий ГМ [5,6]. Незначительное повышение АД может иметь компенсаторное значение для поддержания адекватного мозгового кровотока, особенно у больных с диффузными или эшелонированными стенозами. В отличие от острой недостаточности мозгового кровообращения ХНМК связано с патологией мелких мозговых артерий, которые в большей степени снабжают кровью глубокие отделы ГМ. Именно в мелких сосудах диаметром 70—500 мкм наблюдаются морфологические изменения при стойком повышении АД. В стенке этих сосудов формируется первичный некроз миоцитов, пролиферация эндотелиоцитов, перекалибровка артерий с уменьшением их калибра, приводящие к диффузному двустороннему поражению белого вещества и множественным лакунарным инфарктам в участке базальных ганглиев. Уменьшение проходимости артерий мелкого калибра, изменение структуры стенок артерий приводят к ухудшению ауторегуляции кровообращения ГМ (способности поддержания относительно постоянной перфузии ткани мозга при колебаниях системного АД в пределах от 60 до 150 мм рт. ст.) [6]. В таких условиях резкие колебания АД, в особенности его снижение ниже физиологического уровня (при приеме неправильно назначенных антигипертензивных препаратов, а также расстройств сердечного ритма и проводимости), способствуют ухудшению гемодинамической ситуации, вызывая острую церебральную ишемию. Длительная гипоперфузия способствует развитию недостаточности или задержки венозного оттока [3,4,7]. Здесь прослеживатся взаимосвязь двух процессов: при нарушениях кровообращения в артериях ГМ в любом случае страдает венозная система, и наоборот, патология вен обуславливает нарушение артериальной гемодинамики и метаболизма ГМ [4]. Немногочисленные клинические исследования венозной системы ГМ при АГ свидетельствуют о ее серьезных изменениях, вплоть до облитерации венозных синусов мозга [7]. В результате ухудшение кровотока наступает краевое стояние лейкоцитов из – за их плотного контакта с эндотелием, где под действием медиаторов воспаления экспрессируются адгезивные молекулы. Лейкоциты мигрируют в ткани, там продолжается их активация и развивается воспалительная реакция. Тем временем повышаются проницаемость капилляров, а также внутрикапиллярное давление. Данные процессы обуславливают поступление из крови в ткани не только воды, электролитов, различных белковых фракций, что происходит в норме, но и форменных элементов. Склеротические изменения в тканях способствуют явлению диапедеза. Нарушается центральная гемодинамика, в деформированных венах депонируется от 1,5 до 3 л крови, что способствует компенсаторному увеличению объема циркулирующей крови (гиперволемия) и следовательно дальнейшей перегрузке венозного русла. Чтобы поддержать постоянный уровень центрального венозного давления в первую очередь включается пассивный механизм изменения кровенаполнения вен, а потом происходит изменение объема крови, наступающие под действием активного сокращения гладких мышц венозной стенки. В таких условиях сильно изменяется работа миокарда: при переходе в ортостаз снижение сердечного выброса не компенсируется тахикардией, что приводит к недостаточности системного кровообращения. При этом происходит чрезмерная стимуляция симпатической нервной системы, приводящая к активному сокращению вен и повышению их тонуса. Активация нервных констрикторных волокон вен проходит при участии барорецепторов синокаротидной зоны, а также рефлексогенных зон сердца и легких. Эффект таких влияний на венозную стенку в большей степени зависит от исходного ее растяжения. Вены оказываются более чувствительными к раздражению симпатических нервов, следствием чего является развитие венозного застоя (частая форма нарушения венозного мозгового кровообращения). При его нарастании наступают значительные изменения мозгового метаболизма, нарушаются кислородный, водный, углеводный, жировой баланс ГМ, нарастают гипоксия и гиперкапния, повышается венозное и внутричерепное давление, развивается отек мозга, что приводит к развитию венозной энцефалопатии, для которой характерна картина рассеянного мелкоочагового поражения мозга [7].
Материалы исследования
В представленной работе показаны результаты анализа и статистической обработки данных амбулаторных карт пациентов г. Губахи, страдающих АГ и ХНМК.
Результаты
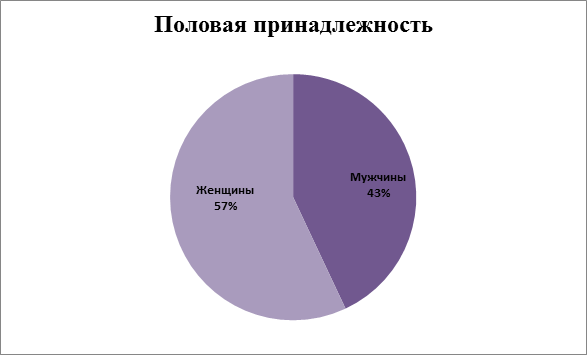
Выполнен ретроспективный анализ амбулаторных карт у 70 пациентов г. Губахи, страдающих АГ. Оказалось, что из 70 исследуемых 30 – это мужчины, что равняется 43% от общего числа, а 40 – женщины (57%).
Рисунок 1
Возраст пациентов варьировался от 37 до 90 лет. Средний возраст пациентов составил 67,8±10,2 лет.
Изучая социальный статус пациентов, выяснилось, что 58 пациентов являются пенсионерами (83%), а остальные 22 человек - работающими (17%).
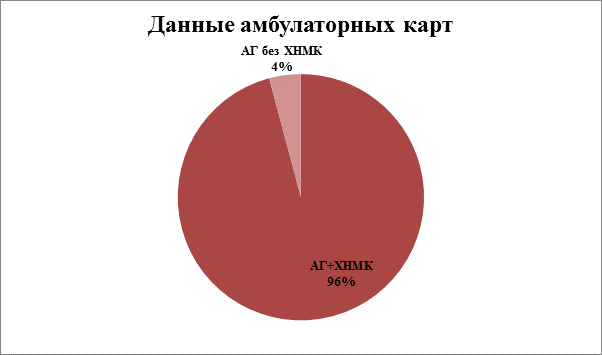
У 52 (74%) пациентов, страдающих АГ, в амбулаторных картах было отмечено наличие ХНМК.
Рисунок 2
Их систолическое давление в среднем составляло 155,4±12,6 мм.рт.ст., диастолическое - 97,6±8,5 мм.рт.ст., пульсовое 57,8±9,9 мм.рт.ст. Такие показатели артериального давления значительно превышали показатели у пациентов с АГ, но без ХНМК. Среди пациентов с АГ и ХНМК большинство имели АГ I и II степени – 24 (46%) и 28 (54%).
ИМТ пациентов в среднем равнялся 30,2±3,7. Ни у кого из пациентов пациента с АГ и ХНМК ИМТ не достигал нормальных показателей. У 28 (54%) пациентов ИМТ была меньше 30, то есть эти пациенты имели незначительный избыточный вес. Ожирение I степени было выявлено у 20 (39%) пациентов, а у 4 (7%) пациентов – ожирение II - III, опасное для здоровья.
У 9 (17%) пациентов был отмечен в карте инфаркт миокарда, у 33 (64%) - сахарный диабет (СД), у 10 (19%) – атеросклероз, а гиперхолестеринемия у 14 (27%).
По шкале SCORE среднее значение равнялся 3,7±0,3.
Из всех пациентов хроническая сердечная недостаточность была обнаружена в амбулаторных картах у 19 (37%), из них ХСН I степени у 12 (63%), II степени – у 5 (26%), III степени – у 2 (11%).
У 22 (42%) пациентов была обнаружена стенокардия, из них ФК I у 5 (23%), ФК II – у 16 (73%), ФК III – у 1 (4%), ФК IV не встречался.
Заключение
Таким образом, АГ является одним из самых главных факторов развития тяжелых патологических процессов ГМ. Стабильное повышение артериального давления обуславливает прогрессивное повреждение мелких сосудов ГМ, что приводит к морфологическим и функциональным изменениям сосудистой стенки [5]. Эти патогномоничные изменения сочетаются с нарушением регуляции тока крови, измененная сосудистая стенка находится под сильным давлением, вследствие чего нарушается проницаемость капилляров. Последствия АГ оказывают особо сильное влияние на цереброваскулярную систему [6].
Библиографическая ссылка
Зязева И.П., Ощепкова С.Ю. РОЛЬ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ В ПАТОГЕНЕЗЕ ХРОНИЧЕСКОГО НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ // Международный студенческий научный вестник. – 2020. – № 5. ;URL: https://eduherald.ru/ru/article/view?id=20283 (дата обращения: 27.12.2024).

