Раннее выявление онкозаболеваний у детей необходимо врачу любой специальности в связи с тем, что первично данная группа больных обращается, как правило, не к онкологам, а чаще всего к педиатрам, инфекционистам, хирургам и другим специалистам. Настороженность врачей в отношении выявления пациентов со ЗНО важна в любом детском возрасте. Своевременная диагностика онкозаболеваний и начало противоопухолевой терапии на максимально ранней стадии заболевания являются залогом успешного лечения [2–4].
Цели: охарактеризовать начальные симптомы ЗНО у детей.
Задачи исследования:
• найти возрастные особенности дебюта онкопатологии;
• выявить наиболее распространенные симптомы онкологических заболеваний у детей;
• определить временные рамки постановки диагноза;
• составить перечень специалистов, к которым первично обращались пациенты.
Материалы и методы исследования
Были проанализированы данные амбулаторных карт и историй болезни 158 детей в возрасте от 1 дня рождения до 17 лет (в среднем 6,2±4,9 года, медиана 4 года) с впервые установленным диагнозом онкологического заболевания.
Результаты исследования и их обсуждение
Среди заболевших преобладали мальчики – 93 (58,9 %) ребенка (рис.1). Эти данные соответствуют и другим исследованиям [2–4].
Все пациенты в зависимости от нозологии были распределены в 2 группы: дети с начальными проявлениями гемобластозов (n=108) и с первичным симтомокомплексом солидных опухолей (n=50).
Наиболее часто онкопатологию диагностировали в возрасте от 1 года до 5 лет (n=90; 55,5 %) – рис. 2. Вероятно, это связано с преобладанием среди установленных диагнозов гемобластозов, а среди них – острого лейкоза (ОЛ) – 81 ребенок (75 %). Многие авторы отмечают преобладание лейкозов в структуре онкозаболеваемости [2, 3].
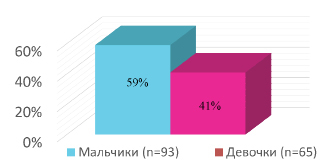
Рис. 1. Гендерное распределение больных
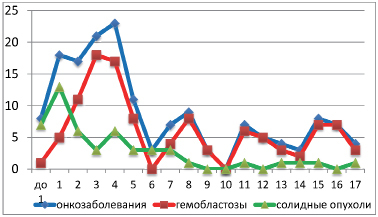
Рис. 2. Возрастная динамика частоты онкопатологии у детей
У детей до года (n=8) преобладали солидные опухоли (n=7) над гемобластозами.
В группе детей с гемобластозами нами были установлены следующие преобладающие симптомы: интоксикационный синдром у 89 (82,4 %) детей, анемический синдром – 70 (64,8 %), изолированная и генерализованная лимфаденопатия – у 67 (62 %), геморрагический синдром – у 60 (55,5 %), спленомегалия – у 52 (48,1 %), костно-суставной синдром – у 38 (35,2 %), поражение полости рта – у 18 (16,7 %), абдоминальный синдром, в том числе острый живот – у 19 (17,5 %), бронхолегочная симптоматика – у 15 (13,8 %), неврологические симптомы – у 9 (8,3 %) пациентов. Бессимптомный дебют лейкоза выявлен у 2 (1,9 %) детей при оформлении ребенка в детский сад.
При солидных новообразованиях (n=50) чаще всего диагностировали неврологическую симптоматику – у 23 (46,0 %), абдоминальный синдром – у 23 (46,0 %), признаки интоксикации – у 17 (34,0 %), нарушения в мочеполовой системе – у 16 (32,0 %), костно-суставной синдром – у 13 (26,0 %), патологию органов зрения – у 5 (10,0 %) детей.
Анализ амбулаторных карт показал, что чаще всего с характерной симптоматикой онкозаболевания приходилось сталкиваться врачам первичного звена и педиатрам в ЦРБ (85; 53,8 %). В хирургический стационар было доставлено 23 (14,6 %) ребенка: из них 11 детей с подозрением на наличие новообразования, 1 мальчик с паховым лимфаденитом получал УВЧ трехкратно, после которого отмечалась отрицательная динамика со стороны лимфатических узлов. Шестнадцать (10,1 %) детей поступали первично в инфекционное отделение с симптомами ОРВИ и бактериальной инфекции неясной этиологии. Родители 3 (1,8 %) детей обратились к офтальмологу (2 – из-за снижения остроты зрения и один из-за кровоизлияния в оба глаза), к фтизиатру – 1 (0,6 %) ребенок с виражом туберкулиновой пробы. В гинекологическое отделение была госпитализирована девочка с болью в левой паховой области. В кардиоревматологическом отделении обследовался ребенок с первичным диагнозом «Реактивный артрит». По поводу длительной заложенности носа наблюдались у ЛОР-врача – 3 (1,8 %) детей и одному была проведена тонзилэктомия, где в биоптате была обнаружена лимфома, Консультированы первично неврологом – 5 (3,1 %), нефрологом – 4 (2,5 %) ребенка. В гастроотделении обследовался 1 (0,6 % %) ребенок с запорами. В отделение урологии был госпитализирован 1 (0,6 %) ребенок, в дерматологическом отделении с микроспорией лечился 1 (0,6 %) пациент, еще 1 (0,6 %) ребенок обследовался у пульмонолога по поводу одышки. К генетику обратились родители 1 (0,6 %) мальчика по поводу пигментных пятен на коже различного диаметра цвета «кофе с молоком». И лишь 12 (7,6 %) детей первично были осмотрены онкогематологом (рис. 4).
Диагноз чаще устанавливали в течение первого месяца от появления симптомов (n=114; 71 %) и более 1 месяца – в 44 случаях (29 %) (рис. 5).
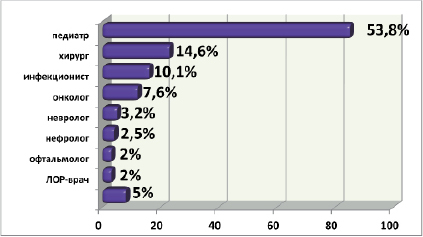
Рис. 3. Частота первичного обращения к специалистам
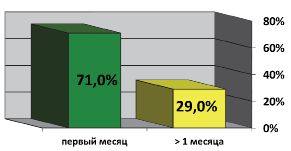
Рис. 4. Время постановки диагноза
Выводы
Онкопатология преобладала у детей в дошкольном возрасте.
Специфичности симптомов ЗНО у детей не выявлено.
В трети случаев на постановку диагноза уходило более 1 месяца от дебюта заболевания, что неизбежно приводило к позднему началу противоопухолевой терапии.
Разнообразие клинических симптомов приводило к тому, что дети обращались не сразу к гематологу-онкологу, а наблюдались и лечились у разных специалистов. Преемственность и тесное сотрудничество детских онкологов, гематологов с педиатрами различного профиля и детскими хирургами позволит добиться ранней диагностики онкозаболеваний у детей.
Библиографическая ссылка
Лаптиёва А.Ю., Ковыршина Е.П. ПЕРВИЧНАЯ ДИАГНОСТИКА ОНКОЛОГИЧЕСКОГИЧЕСКИХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ // Международный студенческий научный вестник. – 2017. – № 4-8. ;URL: https://eduherald.ru/ru/article/view?id=17646 (дата обращения: 21.11.2024).

